1. 이학적 검사 : 출혈양의 평가, 혈액응고 질환 및 내분비 질환의 전신 징후, 영양 상태의 파악, 종괴(혹) 및 이상 출혈 부위 관찰을 위한 복부 및 골반 진찰 등 시진(육안으로 살펴보고 진단하는 것), 촉진(환자의 몸을 만져서 진단하는 것), 문진(의사가 환자에게 환자 자신과 가족의 병력 및 발병 시기, 경과 등을 묻는 것)을 통한 1차적 검사를 말한다.
2. 검사실 검사 : 일반 혈액검사(빈혈의 정도, 혈소판 수치 평가) 및 혈액형 검사, 혈액응고 검사, 임신 반응 검사, 자궁경부세포진 검사(PAP smear) 등을 시행한다. 내분비 질환이 의심될 경우 혈중 갑상선 자극 호르몬(TSH)검사, 유즙분비호르몬(PRL) 검사 등을 시행하기도 한다.
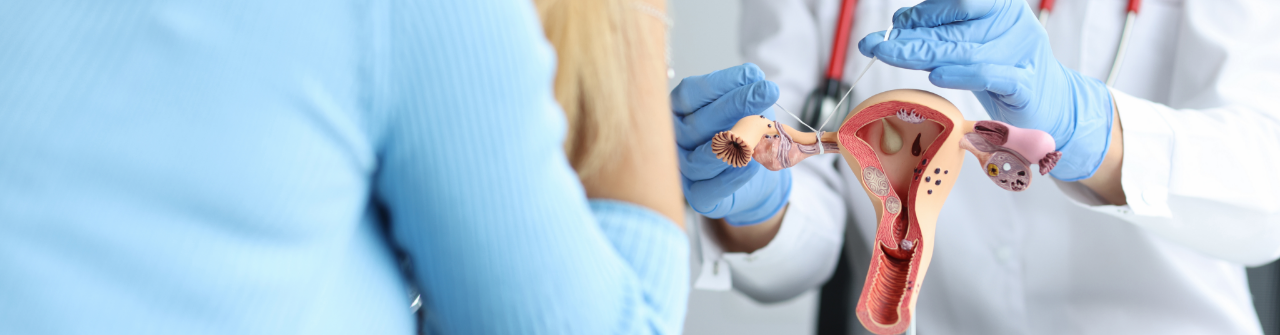
3. 골반 초음파 : 자궁의 근종, 자궁내막의 폴립이나 자궁점막 아래의 근종, 난소 종양 등의 관찰에 가장 유용하다. 자궁의 빈 공간 내에 식염수를 주입하고 시행하는 골반 초음파 검사는 자궁내막강내 이상을 평가하는데 특히 도움이 된다.
4. 자궁내막 조직검사 : 자궁내막 조직검사: 비정상 자궁출혈을 보이는 35~40세 이상의 여성에서 자궁내막 폴립(용종), 과증식, 자궁내막암의 위험도가 높다고 판단되는 경우 반드시 시행해야 하는 검사이다. 35세 미만의 젊은 여성 중에서는 비만인 경우나 지속적 무월경의 병력이 있는 경우에 검사를 고려해 볼 수 있다.